Когда необходимо медицинское вмешательство
Когда необходимо медицинское вмешательство
Иногда роды протекают не так гладко, как хотелось бы, и тогда возникает необходимость медицинского вмешательства. Мероприятия, описанные ниже, конечно же, портят впечатление от родов, некоторые из них даже связаны с риском для ребенка и для матери, поэтому помните: они не должны применяться при нормальном течении родов.
Стимуляция родов
Вызывание родов необходимо, если имеются следующие признаки:
• снижается активность плаценты (определение эстриола);
• не обеспечивается достаточное питание ребенка вследствие токсикоза беременности;
• появляются осложнения после преждевременного разрыва плодного пузыря: плохие сердечные тоны ребенка, отхождение зеленых околоплодных вод, через 24 часа после разрыва плодного пузыря нет родовых схваток;
• ребенок растет слишком быстро из-за диабета матери. В таком случае роды должны быть вызваны прежде, чем ребенок станет слишком крупным для родовых путей.
Способы стимуляции родов делятся на те, которые стимулируют сократительную способность матки, и те, которые влияют на раскрытие шейки матки.
Методы, воздействующие на сократительную активность матки
В этой группе наибольшей популярностью среди акушеров пользуются амниотомия (вскрытие плодного пузыря) и полученные синтетическим путем аналоги естественных гормонов, в частности окситоцин.
Вскрытие плодного пузыря (амниотомия). Этот метод заключается в том, что врач вводит вам во влагалище небольшой пластмассовый инструмент, напоминающий длинный крючок. Инструмент проводят через шейку матки, захватывают плодный пузырь и затем вскрывают его, что вызывает излитие околоплодных вод. Эта процедура безболезненна, по скольку пузырь не имеет нервных окончаний, но может быть не со всем приятна. После того как отойдут воды, давление внутри матки резко падает. Головка ребенка начинает давить на кости таза и раскрывать шейку матки, что и провоцирует роды. Для избежания осложнений амниотомию по возможности стараются проводить после того, как головка плода входит в малый таз, сдавливая плодный пузырь и сосуды, проходящие по его поверхности. Это предотвращает кровотечение и выпадение пуповины.
Недостатки: без защитной водяной подушки схватки являются для ребенка существенно более сильной нагрузкой. К тому же велик риск того, что к ребенку сквозь шейку матки проникнет какая-либо инфекция.
Окситоцин. Это синтезированный аналог гормона, вырабатываемого гипофизом. Действие окситоцина основано на его способности стимулировать сокращения мышечных волокон матки. Применяется окситоцин в виде таблеток, но чаще — в виде раствора для внутримышечных и подкожных инъекций и особенно внутривенного введения. Последний вариант использования препарата наиболее распространен. Окситоцин никак не влияет на готовность шейки матки к раскрытию. Кроме того, у большей части женщин после того, как окситоцин начинает действовать, усиливается родовая боль, поэтому, как правило, он применяется в сочетании со спазмолитиками (препаратами, расслабляющими мускулатуру матки). Разные женщины по-разному реагируют на одинаковые дозы окситоцина, поэтому стандартных схем использования этого препарата не существует. Дозы подбираются индивидуально.
Методы, воздействующие на шейку матки
У некоторых женщин причиной замедленного течения родов является неготовность шейки матки к раскрытию — иначе говоря, ее незрелость. Наиболее распространенный метод, помогающий матке «созреть», — применение простагландинов.
Простагландиновые свечи и гели. Простагландины — гормоны, обладающие выраженным влиянием на репродуктивную функцию. В небольших количествах они содержатся практически во всех тканях организма, но больше всего их в семенной жидкости и околоплодных водах.
В настоящее время достаточно широко используется метод введения вязкого геля или свечей, содержащих простагландины, во влагалище или канал шейки матки. Они вводятся глубоко во влагалище с тем, чтобы ускорить, а затем раскрыть шейку матки, что, собственно, и является начальной стадией самих родов. Простагландиновые свечи стимулируют также выработку в вашем организме простагландина, заставляющего матку сокращаться.
Недостатки искусственного вызывания родов: в отличие от нормальных родов схватки усиливаются не постепенно, а сразу становятся очень сильными и болезненными. Женщина не успевает приспособиться к этому ни морально, ни физически. В случае если с введением простагландинов используется окситоцин, то возникает опасность надрыва шейки матки.
Наружный и внутренний мониторинг с помощью кардиотокографов
Кардиотокография (КТГ) — запись сердечных тонов и схваток
С помощью кардиотокографии можно наблюдать, как изменяются сердечные тоны ребенка в зависимости от силы и продолжительности схваток.
Существует наружная и внутренняя (прямая) КТГ.
Наружная КТГ — это мониторинг, при котором датчик крепится на передней брюшной стенке роженицы (рис. 55).
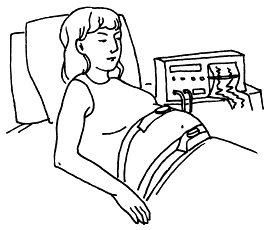
Рис. 55
Для этого вам на животе закрепят с помощью эластичного пояса два маленьких электронных датчика. Они будут транслировать сердечные тоны и схватки, которые записываются в виде кривых на бумажной ленте и преобразуются в световые и звуковые сигналы. При нормально протекающих родах прибор лучше всего подключать через определенные промежутки времени на 15–30 минут.
Недостатки: этот прибор с его звуковыми и световыми сигналами и линиями, которые записываются на бумажной ленте, многих раздражает и отвлекает. Не всегда показания прибора (например, слабые схватки) совпадают с ощущениями роженицы (сильные схватки). Многие женщины неуютно чувствуют себя в поясе и плохо переносят длительное лежание.
Непрерывное применение кардиотокографии приемлемо только при осложненных родах, а также при использовании окситоцина.
Внутренняя (прямая) КТГ — это мониторинг, при котором датчик крепится на головке плода. Он проводится непосредственно во время родов у рожениц категории риска. Если воды не изливаются сами, прокалывается плодный пузырь. Через влагалище и шейку матки протягивается крошечный электрод на проводе и прикрепляется к головке плода. Электрод подключен через провод к токографу. Провод закрепляется на внутренней части бедра роженицы пластырем. Электрод снимает сердцебиение младенца и выдает компьютерную распечатку. После рождения у ребенка на головке останется крошечная царапина от соприкосновения с электродом, но она очень скоро заживет.
Преимущество прямой КТГ в том, что она уменьшает распространенную нервозность врачей и акушерок во время фазы изгнания. Когда наблюдение за сердечными тонами ребенка показывает, что он чувствует себя хорошо, врачи и акушерки проявляют больше терпения. В результате статистикой доказано, что при использовании прямой КТГ частота оперативных вмешательств на завершающей стадии родов (наложение акушерских щипцов или вакуум-экстракция) уменьшаются.
Недостатки: этот метод наблюдения связан с повреждением ребенка (хотя и небольшим), повышающим риск инфекции. Спорным является и вопрос о том, причиняет ли ребенку боль проволочка, которой крепят электрод.
Телеметрия — мониторинг, который позволяет обойтись без неудобных проводов и считывать показания на дистанционном контроле. Датчики крепятся у вас на животе, а проводов нет, поэтому вы не «привязаны» к кушетке и можете свободно передвигаться. Преимущество — в удобстве для роженицы.
Акушерские щипцы
Акушерскими щипцами называется инструмент, предназначенный для извлечения ребенка за головку, когда он лежит уже так глубоко, что нельзя делать кесарево сечение. Это конструкция из двух металлических ложкообразных ветвей, соединенных в замок особым образом. После осуществления захвата, акушерка может путем специально отработанных движений помочь плоду в прохождении по родовым путям (рис. 56).
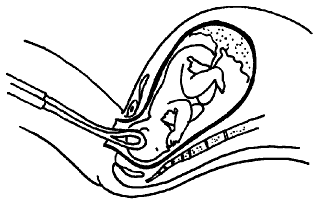
Рис. 56
Использование щипцов требуется только в тех случаях, когда у плода есть серьезные трудности в прохождении через естественные родовые пути, а состояние малыша или его матери требует скорейшего завершения родов (в данном случае — экстренного извлечения плода). Например, слабость родовой деятельности, которая может приводить к утомлению роженицы, повышению риска серьезных акушерских осложнений, а также острой гипоксии (кислородному голоданию) плода.
В любом случае необходимость применения акушерских щипцов тщательно взвешивается в каждой конкретной ситуации. Обычно во время использования щипцов применяется анестезия, поэтому о дополнительных болевых ощущениях у рожениц речь не идет.
В настоящее время в родильных домах акушерские щипцы используют редко. Наложение акушерских щипцов — это операция, и в большинстве родильных домов требуют, чтобы муж покинул помещение. И как у каждой медицинской процедуры, у нее могут быть осложнения.
Недостатки: даже при самом квалифицированном выполнении операции все-таки возможны осложнения. Для женщины осложнения в основном заключаются в повреждении родовых путей. К ним относят разрывы влагалища и промежности, реже — шейки матки. Тяжелыми осложнениями являются разрывы нижнего сегмента матки и повреждения тазовых органов: мочевого пузыря и прямой кишки, обычно возникающие при нарушении условий для операции и правил техники. Осложнения для плода. После операции на мягких тканях головки плода обычно наблюдается отечность. При сильном сжатии головки могут возникать гематомы. Сильное давление щипцов на лицевой нерв может вызвать его парез. Тяжелыми осложнениями являются повреждения костей черепа плода.
Вакуум-экстракция
Это операция по извлечению ребенка во время родов с помощью специального аппарата — вакуум-экстрактора, чашечка которого присасывается к предлежащей части плода за счет разрежения воздуха (рис. 57).

Рис. 57
Операция проводится редко, например, в случаях гипоксии плода, не поддающейся консервативной терапии; упорной слабости родовой деятельности; выпадении петель пуповины.
На заметку
Название «вакуум-экстракция» образовано от латинского: vacuum — пустота, extrahere — вытягивать).
Условиями для ее проведения являются: отсутствие плодного пузыря, полное открытие шейки матки, расположение головки плода в полости или в выходе таза. Операция противопоказана при несоответствии размеров головки плода и таза роженицы, разгибательных предлежаниях головки, сроке беременности менее 30 недель, тяжелой нефропатии, эклампсии, артериальной гипертензии, заболеваниях сердечно-сосудистой системы.
Подготовка к операции такая же, как и при наложении акушерских щипцов. Проводит ее врач, без наркоза. Чашечку вакуум-экстрактора боковой стороной вводят во влагалище, затем переводят во фронтальное положение и прикладывают к предлежащей части плода, при головном предлежании — ближе к малому родничку. Помощник соединяет чашечку с вакуум-насосом и в течение 1–2 минут доводит отрицательное давление в аппарате до 0,7 атмосферы. Синхронно с потугами роженицы врач производит специальные движения (тракции) рукой, находящейся у основания чашечки. Тракции продолжают, как правило, не более 15–20 минут, при головном предлежании плода — до прорезывания теменных бугров, при тазовом — до прорезывания обращенной кпереди ягодицы. Затем чашечку снимают и ведут роды как обычно.
Недостатки: в редких случаях во время вакуум-экстракции могут произойти разрывы промежности и шейки матки роженицы. Наиболее опасна операция для ребенка: могут наблюдаться ранения мягких тканей головы, кефалгематома, повреждение центральной нервной системы.
Эпизиотомия и перинеотомия
Довольно часто ситуация складывается так, что возникает необходимость увеличить объем вульварного кольца и укоротить второй (потужной) период родов, и тогда сами акушеры разрезают промежность. Эпизиотомия (боковой разрез промежности) или перинеотомия (прямой разрез промежности) производится при явлениях угрозы разрыва промежности — когда рождающаяся головка слишком сильно растягивает ткани вульварного кольца, кожа промежности белеет и готова лопнуть. Акушеры предпочитают рассечь промежность, нежели ждать, пока она сама разорвется. Эпизио- и перинеотомию производят и при внутриутробной гипоксии плода, чтобы уменьшить давление со стороны промежности на головку ребенка и несколько ускорить процесс рождения. Показанием к эпизиотомии являются также прежде временные роды; в этом случае разрез делается для того, чтобы вульварное кольцо не травмировало головку недоношенного младенца. Разрез производят и при родах в тазовом предлежании, чтобы облегчить выведение головки. Эпизиотомия необходима также при использовании акушерских щипцов.
Промежность разрезают ножницами вниз от влагалища к прямой кишке (перинеотомия) или направо наискосок (эпизиотомия) на глубину 2–2,5 см в момент максимального растяжения тканей. При этом обезболивания не производят. Во-первых, это экстренная операция, и средства для анестезии не успеют подействовать, а во-вторых, при перерастяжении тканей промежности рождающейся головкой плода боль от эпизио- или перинеотомии не воспринимается отдельно от фоновой боли.
На заметку
При нормальном течении родов ни одна женщина не должна соглашаться на проведение разреза промежности. Если необходимо ускорить роды в последней фазе, то этому очень эффективно может способствовать вертикальная поза.
Помните, что для профилактики разрывов промежности во время беременности рекомендуется делать массаж промежности с целью повышения эластичности тканей. Обычно опытные акушерки владеют искусством защиты промежности от разрыва. Разрыв промежности обычно происходит при прорезывании головки, реже — при выведении плечиков плода. Учтите, что головка плода должна опускаться медленно, постепенно расширяя ткани влагалища и промежности. Любое форсирование может привести к травмам влагалища. Для того чтобы этого не произошло, нужно не тужиться раньше, чем головка полностью заполнит все влагалище и дойдет до выхода из малого таза.
Врач и акушерка, принимающие у вас роды, должны внимательно следить за ходом родов, чтобы при возникновении риска разрыва предотвратить его, сдерживая чрезмерно быстрое продвижение головки, и специальными приемами устранить избыточное растяжение промежности. Эта методика выведения ребенка в родах, позволяющая сохранить целостность тканей, называется «защита промежности».
После родов врач обязательно осматривает мягкие ткани родовых путей, чтобы выявить травмы. Вне зависимости от того, были это разрывы или разрез, целостность тканей обязательно восстанавливается. Будет ли применяться обезболивание и какое именно, зависит от степени повреждения родовых путей. На разрывы и разрезы накладывают швы рассасывающимися нитями (кетгутом или викрилом).
Если швы накладывают кетгутом, снимать их не нужно, а если шелковой нитью, то швы снимают на 5–7-й день после родов.
В послеродовой период швы на промежности и малых половых губах обрабатывают перекисью водорода и раствором марганцовки или зеленки 1 раз в день. Это делает акушерка в послеродовом отделении.
Для быстрого заживления швов женщине необходимо выполнять ряд мероприятий.
• Соблюдать правила гигиенического ухода за областью промежности. После каждого мочеиспускания проводить туалет наружных половых органов и промежности. Регулярно менять гигиенические прокладки (каждые 3 часа).
• Выполнять назначения врача, который может рекомендовать аэрозоли, мази, способствующие заживлению, антибиотики, физиотерапию.
• Соблюдать специальные диетические ограничения, способствующие более редкому (чем обычно) стулу в первое время после родов.
Цифры и факты
Исследования показывают, что эпизиотомия приводит к осложнениям (повышенная температура, воспаления и др.) в 20 % случаев, а у женщин, имевших разрыв промежности, осложнения появляются только в 2 % случаев.
• Не сидеть в течение 10–14 дней. Женщина может только стоять, лежать и очень аккуратно присаживаться на левую ягодицу на твердую поверхность — иначе возможно расхождение швов.
• В течение 40 дней после родов следует воздерживаться от сексуальных отношений. За это время матка сократится до своих обычных размеров и заживут все внутренние повреждения.
Недостатки: при наличии разрывов шейки матки, особенно глубоких, при сопутствующем воспалительном процессе во влагалище после наложения швов может сформироваться рубцовая деформация — состояние, при котором соединительная ткань рубцов деформирует шейку матки. В дальнейшем этот дефект можно исправить только с помощью лазера, а при более глубоком поражении проводят хирургическую коррекцию — пластику шейки матки.
После разреза промежности часто появляются такие осложнения, как боли при сидении и при дефекации, но особенно при половом акте. Возможны трудности и с мочеиспусканием — жжение в области операционной раны, дискомфорт. При эпизиотомии рассекают важные сосуды и нервы, что затрудняет выздоровление.
Кесарево сечение
Кесарево сечение — это хирургическая операция, в ходе которой сначала рассекается передняя брюшная стенка роженицы, затем — стенка ее матки, после чего плод извлекается наружу через эти разрезы.
Эта альтернатива естественным родам в настоящее время встречается достаточно часто (в среднем 1 из 6–8 беременных женщин рожают именно таким образом).
Кесарево сечение выполняется лишь в тех ситуациях, когда роды через естественные родовые пути чреваты серьезной опасностью для жизни и здоровья плода или самой женщины.
Предварительно этот вопрос решается в женской консультации или медицинском центре, где проводится наблюдение за течением беременности и состоянием пациентки. Обследование проводит не только врач акушер-гинеколог, но и врачи других специальностей: терапевт, окулист, эндокринолог, при необходимости — хирург, невропатолог, ортопед. При наличии каких-либо заболеваний эти специалисты дают свои рекомендации по ведению беременности и заключение о методе родоразрешения. Окончательное решение о необходимости операции и сроках ее выполнения принимают врачи в родильном доме.
Если вы уже знаете, что вам будут делать кесарево, то вас направят в роддом заранее, чтобы все подготовить. В некоторых роддомах можно прийти накануне назначенной даты, сдать все анализы, затем отправиться домой, выспаться в собственной постели и вернуться в роддом наутро.
В некоторых случаях решение о проведении кесарева сечения принимается уже во время схваток.
Вас попросят подписать документ о том, что вы согласны на кесарево сечение.
С вами побеседует анестезиолог, чтобы определить, какое вам понадобится обезболивание.
Сейчас при кесаревых сечениях используют спинальную и эпидуральную анестезию, а иногда применяют их сочетание, поэтому во время операции вы будете в полном сознании и сразу увидите своего малыша.
Спинальная анестезия — это разовая инъекция в спинной мозг при помощи очень тонкой иглы. Она действует сразу, но ограниченное время.
Эпидуральная анестезия устанавливается на все время операции, так что при любой задержке дозу можно увеличить.
Однако иногда для проведения кесарева сечения требуется общий наркоз.
Как проходит операция
Вам сделают спинальную или эпидуральную анестезию. Если с вами будет присутствовать партнер, то его усадят у вашего изголовья.
Анестезиолог будет объяснять вам, что происходит (хотя, возможно, вы предпочтете ничего не знать). Живот вам протрут антисептиком.
Хирург сделает поперечный разрез над лоном длиной примерно 15 см (или, крайне редко, продольный разрез от лона до пупка). Затем врач рукой с помощью вращательного движения извлечет ребенка из матки. В этот момент вас спросят, хотите ли вы видеть, как появится на свет малыш.
Если малыш здоров, то партнер возьмет его на руки и поднесет к вам, чтобы вы познакомились. Если ребенку требуется особое внимание, то им займутся педиатры, но вам обязательно расскажут, что происходит и почему.
Пока вы радуетесь и любуетесь на малыша, операция все еще будет продолжаться. Это займет минут 30–40. За это время вам зашьют разрез на матке специальной ниткой, которая рассасывается через 3–4 месяца. А операционный разрез на передней брюшной стенке женщины сейчас многие врачи зашивают, используя технику «косметического» шва. При правильном уходе за операционной раной рубец через некоторое время становится малозаметным и нисколько не портит внешнего вида женщины.
Когда вас зашьют, то переведут сначала в реанимационную палату, а затем в обычную послеродовую. Обычно партнер и ребенок находятся при вас. Первый раз можно подняться спустя шесть часов после операции. Сначала нужно посидеть, а потом немного постоять. Для начала этого вполне достаточно. Двигаться более активно можно начинать после того, как вы покинете палату интенсивной терапии.
Полезная информация
Всемирная организация здравоохранения создана 7 апреля 1948 г. Решение о создании ВОЗ было принято Экономическим социальным советом ООН в 1946 г. На настоящий момент в состав ВОЗ входят 193 государства. Организация имеет 6 региональных бюро в различных странах. Европейское бюро ВОЗ расположено в Дании, оно объединяет 51 страну, в том числе и Россию.
После кесарева сечения, как и после обычных родов, у вас будут выделяться кровь и слизь, так что проверять будут и лохии (влагалищные выделения).
Вас периодически будет осматривать акушерка, так как после кесарева сечения существует риск некоторых осложнений.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКДанный текст является ознакомительным фрагментом.
Читайте также
«МЕДИЦИНСКОЕ ВИНО»
«МЕДИЦИНСКОЕ ВИНО» Медицинское применение виноградных вин требует специального обсуждения клиницистов и практикующих врачей. За границей накоплен уже значительный материал о виноградном вине, изученный с диетической и медицинской точек зрения.В профилактическом
Когда необходимо врать?
Когда необходимо врать? Когда за спиной рать не обязательно врать. А.Смир В это утро ваша соседка выглядит особенно мерзко, глаза – зеркало души – заплыли как у свиньи, прическа «Воронье гнездо», и красный шарф как потрепанное знамя на шее. Ясное дело, стерва и
11. ПОЛИТИКА И ЭКОНОМИКА: ГОСУДАРСТВЕННОЕ ВМЕШАТЕЛЬСТВО
11. ПОЛИТИКА И ЭКОНОМИКА: ГОСУДАРСТВЕННОЕ ВМЕШАТЕЛЬСТВО Политика и экономика являются фундаментом, базисом общества, именно поэтому их взаимодействие играет решающую роль в развитии любого общества. Политика глубоко опосредована сферой экономики экономическими
Медицинское обеспечение
Медицинское обеспечение Особое внимание следует уделить организации медицинского обеспечения. Мобильность – залог успешной боевой деятельности, а наличие раненых и больных «обездвиживает» партизан. Раненых товарищей добивают только в плохих книгах, в реальной жизни
Медицинское вмешательство во время родов
Медицинское вмешательство во время родов • Капельница.• Стимуляция родов: амниотомия, окситоцин, простагландины.• Кардиотокография и телеметрия.• Акушерские щипцы и вакуум-экстракция.• Эпизиотомия и перинеотомия.• Кесарево сечение.Иногда роды протекают не так
Хирургическое вмешательство
Хирургическое вмешательство Операция при простатите – крайняя мера, применяемая чрезвычайно редко, лишь при условии, что болезнь зашла слишком далеко, симптомы выражены предельно резко и все прочие лечебные методы не дают никакого эффекта. Операция сводится к тому, что
Заболевания, при которых необходимо срочное хирургическое вмешательство
Заболевания, при которых необходимо срочное хирургическое вмешательство Во время беременности к хирургическим операциям прибегают крайне редко. Большинство расстройств могут подождать до того времени, когда ребенок уже родится.Но могут возникнуть заболевания,
Когда пришли за коммунистами, я промолчал (не протестовал), потому что не был коммунистом. Когда пришли за евреями, я промолчал, потому что не был евреем. Когда пришли за католиками, я промолчал, потому что был протестантом. А когда пришли за мной, к этому времени не осталось никого, кто мог бы вст
Когда пришли за коммунистами, я промолчал (не протестовал), потому что не был коммунистом. Когда пришли за евреями, я промолчал, потому что не был евреем. Когда пришли за католиками, я промолчал, потому что был протестантом. А когда пришли за мной, к этому времени не
47. Вмешательство государства в систему валютных курсов
47. Вмешательство государства в систему валютных курсов В условиях гибких валютных курсов государство в лице центральных банков также проводит интервенции на валютных рынках, как и при системе фиксированных курсов (собственно отсюда и взялось название управляемый
Когда необходимо вызвать врача при температуре
Когда необходимо вызвать врача при температуре Немедленно обратитесь к врачу, если:– имеются признаки обезвоживания (запавшие глаза, сниженное количество мочеиспусканий или сухие подгузники, запавший родничок у детей до года, отсутствие слез при плаче, сухие слизистые