С
С
Сахарный диабет
Сахарный диабет — заболевание, характеризующееся повышением уровня сахара в крови, появлением сахара в моче, нарушением всех видов обмена веществ, поражением сосудов (ангиопатии), нервов (нейропатии), а также другими болезненными изменениями в различных органах и тканях.
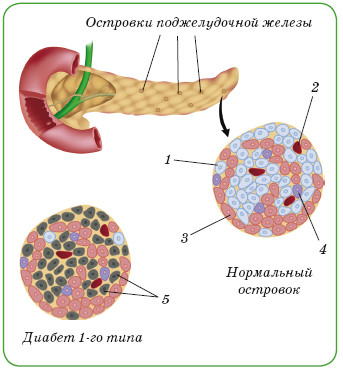
1 — бета-клетки; 2 — кровеносный сосуд; 3 — альфа-клетки; 4 — дельта-клетки; 5 — разрушенные бета-клетки
Различают два основных типа сахарного диабета: диабет 1-го типа, возникающий в молодом возрасте, и диабет 2-го типа, возникающий у людей среднего и пожилого возраста.
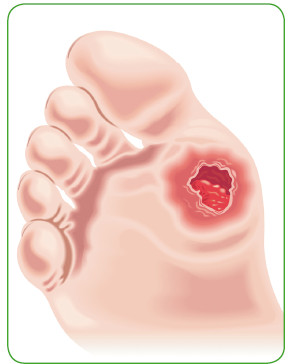
Трофическая язва стопы
Диабет 1-го типа обусловлен разрушением бета-клеток поджелудочной железы, вырабатывающих гормон инсулин, что приводит к его резкой недостаточности в организме. Это состояние требует пожизненного введения больному инсулина.
При сахарном диабете 2-го типа повышение уровня глюкозы (сахара) в крови вызывается снижением чувствительности тканей организма к инсулину при достаточном его количестве в крови. Достоверным фактором риска развития диабета 2-го типа является ожирение, прежде всего абдоминального типа (см. Ожирение).
Симптомы
• Жажда, увеличение суточного количества мочи (полиурия), повышение концентрации глюкозы в крови (гипергликемия).
• При диабете 1-го типа наблюдаются похудание, резкая слабость, запах ацетона изо рта, мочеизнурение — суточное количество мочи достигает 8–9 л. При отсутствии лечения развивается диабетическая кома, которая приводит к смерти.
• У больных диабетом 2-го типа заболевание и характерные симптомы развиваются медленнее, могут проявляться кожным зудом, гнойничковыми поражениями кожи, сухостью во рту, жаждой, увеличением массы тела, но до диабетической комы дело доходит крайне редко.
Сахарный диабет особенно опасен своими поздними осложнениями, которые возникают и при диабете 1-го типа, и при диабете 2-го типа:
• катаракта;
• кровоизлияния в сетчатку глаз и слепота;
• хроническая почечная недостаточность;
• трофические язвы и гангрена нижних конечностей (пальцев и стопы);
• нейропатия, проявляющаяся болями в ногах и потерей кожной чувствительности;
• импотенция.
Когда обращаться к врачу?
При наличии симптомов диабета следует обратиться к врачу для углубленного исследования состояния углеводного обмена.
Врачебные назначения
Обследование
На сахарный диабет указывает повышение содержания глюкозы в крови натощак:
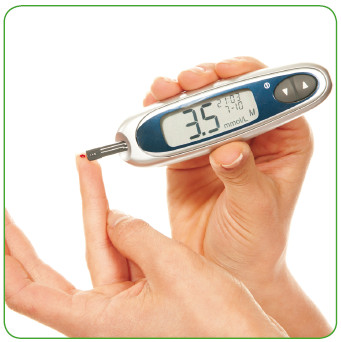
• в цельной крови 6,1 ммоль/л и более (110 мг/дл и более);
• в плазме крови 7,0 ммоль/л и более (126 мг/дл и более).
Наиболее точным показателем наличия диабета является увеличение доли гликированного гемоглобина (HbA1c) до 6,2 % и более.
В некоторых случаях врачи могут провести пробу с нагрузкой глюкозой: исследуют содержание глюкозы в крови натощак и после приема внутрь 75 г глюкозы — каждые 30 минут в течение 2 часов.
Лечение
Основная задача при лечении сахарного диабета — это нормализация углеводного обмена, так как повышенная концентрация глюкозы в крови (гипергликемия) является главным механизмом развития осложнений диабета. Корректируют углеводный обмен специальной диетой, сахароснижающими лекарственными средствами или препаратами инсулина, дозированными физическими нагрузками. Большое значение имеет обучение пациента, так как именно больной является основным исполнителем медицинских рекомендаций.
Диета
Сахарный диабет 1-го типа В рационе следует ограничивать, но полностью не исключать из него сахар и содержащие его продукты. При этом общее количество усвояемых углеводов (т. е. без пищевых волокон) в рационе должно соответствовать физиологическим нормам питания, как и содержание белка, жиров и энергии.
Необходимо достаточное потребление пищевых волокон за счет хлеба из муки грубого помола или с дроблеными зернами, круп с сохранением оболочек, бобовых, овощей, фруктов и ягод, орехов. Они замедляют всасывание глюкозы из кишечника, что предотвращает быстрое и значительное повышение ее уровня в крови.
Режим питания больного диабетом 1-го типа зависит от того, сколько раз и в какое время в течение дня вводят инсулин, а также — какой вид инсулина используется. Все это определяет кратность и время приемов пищи, а также распределение количества углеводов — хлебных единиц (ХЕ) — по приемам пищи. ХЕ равна 12 г усвояемых углеводов, которые содержатся в ломтике свежего ржаного хлеба массой около 30 г.
При диабете 1-го типа необходимо введение препаратов инсулина.
• Инсулин короткого действия вводят за 30 минут до основных приемов пищи, максимальное снижение уровня глюкозы в крови наступает в среднем через 2–3 часа. Если после инъекции такого инсулина или в пик его максимального действия больной не съест пищу, содержащую углеводы, у него возникнет типичное осложнение инсулинотерапии — гипогликемия.
• Инсулины очень быстрого действия — Лизпро и Аспарт — вводят за 5 минут до еды, а максимальное снижение глюкозы в крови наступает через 30–60 минут.
• От инсулинов средней продолжительности и длительного действия максимум снижения глюкозы в крови наступает в среднем соответственно через 5–8 и 10–12 часов.
• Смешанные инсулины, вводимые дважды в сутки, вызывают максимальное снижение содержания глюкозы в крови, что требует в это время «углеводной перекуски».
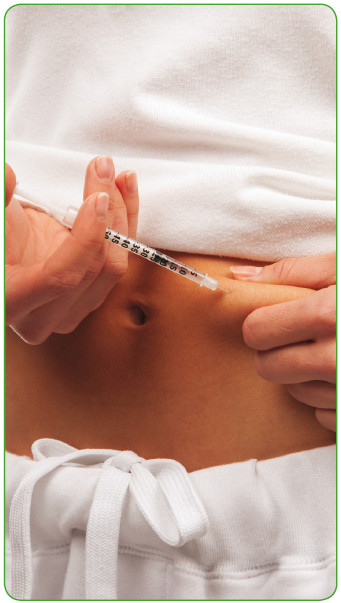
Применяются разные схемы инсулинотерапии, что отражается на режиме питания.
Сахарный диабет 2-го типа
Эффективное лечение данного типа диабета невозможно без соблюдения диеты вне зависимости от того, получает больной какие-либо сахароснижающие препараты или нет. За счет диеты удается нормализовать содержание глюкозы в крови у 35–40 % больных диабетом 2-го типа, главным образом в первые годы после установления диагноза. В последующем большая часть больных вынуждена дополнять диету сахароснижающими таблетками и/или инсулином.
Наилучший результат при сочетании диабета с ожирением дает снижение избытка массы тела (см. Ожирение) и противоатеро-склеротическое питание (см. Атеросклероз). Для устойчивой компенсации углеводного обмена больным с сопутствующим ожирением необходимо снизить массу тела на 5–7 % (лучше на 10 %) от исходной массы и не допускать ее возврата к прежнему уровню.
Общее количество углеводов в рационе (на фоне ограничения потребления жиров) должно обеспечивать нужную калорийность для поддержания оптимальной массы тела, то есть без похудения и без излишней ее прибавки. За счет углеводов может поступать 55–60 % суточной потребности в энергии.
Вместе с тем в рационе следует ограничить сахар и содержащие его продукты. Источниками углеводов должны быть главным образом продукты, богатые пищевыми волокнами: овощи, фрукты и ягоды, бобовые, орехи, хлеб из муки грубого помола с включением дробленых зерен или молотых отрубей, некоторые виды круп и др.
Согласно новым, основанным на принципах доказательной медицины данным, ограничение потребления жиров, богатых насыщенными жирными кислотами, имеет большее значение при лечении диабета 2-го типа, чем полное исключение из питания сахара и содержащих его продуктов.
При лечении таблетированными сахароснижающими препаратами или при инсулинотерапии в сочетании с этими препаратами и без такового режим питания зависит от вида лечения. Применение глюкозоснижающих таблеток связано с приемом пищи, хотя гипогликемия при их употреблении возникает реже, чем при использовании инсулина. При инсулинотерапии больным диабетом 2-го типа требуется переход на диету, как при диабете 1-го типа.
Инсулины
Препараты инсулина применяют во всех случаях сахарного диабета 1-го типа и по показаниям при 2-м типе заболевания. В зависимости от длительности действия они делятся на следующие группы:
• инсулины короткого действия: Актрапид НМ, Биосулин P, Инсуман Рапид ГТ, Левулин P, Новорапид Пенфилл, Хумалог, Хумулин Регуляр;

• инсулины средней продолжительности действия: Биосулин Н, Инсуман Базал ГТ, Левулин Н, Левулин Н, Протофан НМ, Хумулин НПХ;
• инсулины длительного действия: Лантус, Левемир ФлексПен;
• смешанные инсулины: комбинация инсулинов разной продолжительности действия: Инсуман Комб 25 ГТ, Микстард 30 НМ Пенфилл, Новомикс 30 Пенфилл, Новомикс 30 ФлексПен, Хумалог Микс 25, Хумулин МЗ.
Выбор препарата и его дозу определяет врач в зависимости от уровня гликемии.
Сахароснижающие таблетированные препараты применяют при сахарном диабете 2-го типа. Решение вопроса о целесообразности применения того или иного препарата или их комбинации, о дозах и режиме приема сахароснижающих таблеток всегда остается за лечащим врачом. Прием этих лекарств не отменяет соблюдения рекомендуемого при диабете 2-го типа питания и дозированных физических нагрузок.
Сахарозаменители и подсластители — очень близкие по своему назначению вещества, но относящиеся к разным группам. Такое разделение объясняется тем, что сахарозаменители имеют определенную пищевую ценность, являясь источником энергии для организма, а подсластители таковой не имеют. Сахарозаменители и подсластители используются как при производстве диетических продуктов для больных сахарным диабетом, так и для непосредственного употребления. Они применяются для подслащивания пищи больными сахарным диабетом, а также при сочетании сахарного диабета с ожирением, так как многим людям очень трудно отказаться от привычки есть сладкое. Если тяга к сладкому отсутствует, то нет необходимости в сахарозаменителях или подсластителях.
Лекарственные средства для приема внутрь
• Сахароснижающие препараты: Акарбоза (Глюкобай), Глибенкламид (Глиданил, Манинил), Глибомет, Гликвидон (Глюренорм), Гликлазид (Глюкостабил, Диабетон, Диатика), Глимепирид (Амарил, Глемаз), Глюкованс, Метформин (Багомет, Метфогамма, Сиофор), Нитеглинид (Старликс), Пиоглитазон (Актос), Репаглинид (Нованорм), Розиглитазон (Авандия, Роглит), Саксаглиптин (Онглиза).
• Сахарозаменители: Изомальтит (Палантинит), Ксилит, Лактит, Мальтит (Мальтисорб), Сорбит, Фруктоза, Эритрит.
• Подсластители: Алитам, Аспартам (Кан-дерел, Нутрасвит, Шугафри), Ацесульфам калия (АСЕ-К, Свит-1, Сунетт), Неоаспартам (Неотам), Сахарин + Цикламат (Милфорт зюсс, Сукламат, Сусли, Цюкли), Сахарин, Свитли пекта, Стевиозид, Сукралаза, Тауматин, Цикламат.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКДанный текст является ознакомительным фрагментом.