Оказание само- и взаимопомощи при травмах и заболеваниях
Оказание само- и взаимопомощи при травмах и заболеваниях
Исход многих травм и островозникнувших заболеваний во многом зависит от своевременно оказанной медицинской помощи. В условиях автономного существования, когда возможны самые разнообразные ранения, переломы, ушибы, ожоги, отравления и т. д., знание приемов само- и взаимопомощи особенно необходимо, ибо приходится рассчитывать только на свои силы и знания, силы и знания своих товарищей. Как бы ни был ограничен круг этих знаний, они должны обеспечить быструю остановку кровотечения, оказание помощи при шоке, переломах и ожогах, при утоплении и поражении молнией.
Остановка кровотечения. Кровотечения, в зависимости от сосуда, из которого они происходят, делят на артериальные и венозные. Для артериального кровотечения характерна фонтанирующая струя алой по цвету крови. При венозном кровотечении темная, бедная кислородом кровь изливается непрерывным, равномерным потоком.
Конечно, остановка кровотечения, особенно из крупного магистрального сосуда (сонной, бедренной артерии), – мера только временная, но тем не менее она необходима, ибо позволит предотвратить большую потерю крови, которая в условиях автономного существования может оказаться смертельной.
Наиболее быстрый, хотя и кратковременный, способ остановки кровотечения – прижатие сосуда пальцем. Анатомы и хирурги определили точки, в которых прижатие сосуда дает наибольший эффект (рис. 33). При ранении плечевой артерии ее прижимают пальцем к кости по внутреннему краю двуглавой мышцы (рис. 34). Бедренную артерию прижимают к бедренной кости по внутреннему краю четырехглавой мышцы (рис. 35).
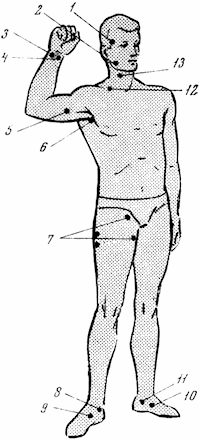
Рис. 33. Точки прижатия артерий. 1 – височной; 2 – наружной челюстной; 3 – локтевой; 4 – лучевой; 5 – плечевой; 6 – подмышечной; 7 – бедренной; 8, 11 – задней большеберцовой; 9, 10 – передней большеберцовой; 12 – подключичной; 13 – правой сонной.
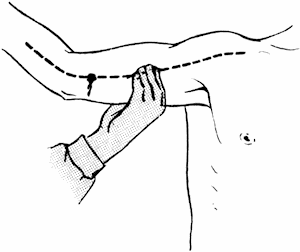
Рис. 34. Прижатие плечевой артерии.
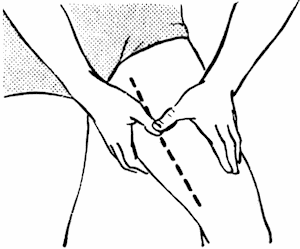
Рис. 35. Остановка кровотечения из бедренной артерии.
При сильном кровотечении из сосудов шеи и лица для его остановки сонную артерию прижимают к шейному позвонку по внутреннему краю грудинно-ключично-сосковой мышцы (рис. 36).
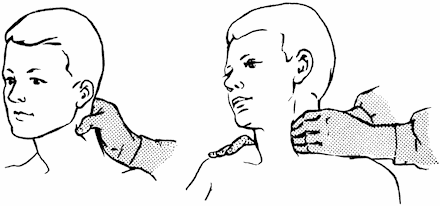
Рис. 36. Прижатие сонной артерии.
Кровотечение из конечностей можно остановить сгибанием. Для этого в локтевой сгиб (рис. 37, А) или подколенную ямку (рис. 37, Б) в зависимости от места кровотечения укладывается марлевый валик, а затем конечность максимально сгибается и прибинтовывается (рис. 37). Более удобный и надежный метод – наложение жгута. При этом конечность перетягивается на 5-10 см выше места повреждения несколькими тугими оборотами резинового жгута до полного прекращения кровотечения. При отсутствии специального резинового жгута можно воспользоваться жгутом-закруткой из платка, парашютной ткани (рис. 38). Но в любом случае жгут нельзя накладывать прямо на тело (надо подложить кусок ткани, бинта) и держать более 1,5 часов. Как показали экспериментальные исследования, длительное наложение жгута крайне опасно. Оно не только нарушает кровообращение в конечности, но ведет к глубоким дистрофическим процессам во внутренних органах, в мозге, мышце сердца и нередко вызывает развитие шока (Данилович, 1961).
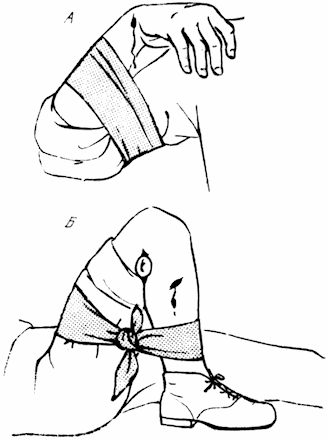
Рис. 37. Остановка кровотечения с помощью сгибания конечностей (А, Б).
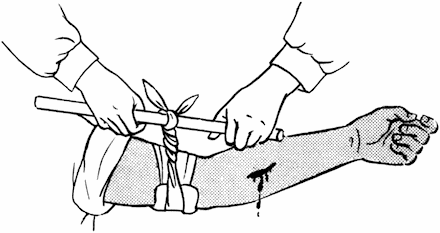
Рис. 38. Жгут-закрутка.
Поэтому по истечении допустимого срока кровоточащий сосуд прижимают пальцем и расслабляют жгут на некоторое время, пока конечность вновь порозовеет и потеплеет. Если кровотечение не прекращается, жгут накладывают повторно, несколько выше или ниже прежнего места. При небольшом кровотечении достаточно прижать кровоточащее место стерильной салфеткой и, наложив небольшой валик из ваты, туго забинтовать.
Носовые кровотечения останавливаются с помощью ватных или марлевых шариков, которыми тампонируют (туго закупоривают) кровоточащую ноздрю. Рекомендуется посадить пострадавшего, запрокинуть ему голову назад и положить на переносицу и лоб смоченную холодной водой салфетку, сверток со льдом или снегом.
Переломы. В тех случаях, когда кость сломана полностью и отломки ее смещены и торчат под кожей или видны из раны (открытый перелом), распознать перелом нетрудно. Значительно труднее сделать это при переломах без смещения, при неполных и вколоченных переломах. При подозрении на перелом в первую очередь необходимо поврежденную конечность сравнить со здоровой. Обычно в месте перелома образуется сильная припухлость (гематома). Даже незначительное прикосновение к ней вызывает боль. Нередко поврежденная конечность оказывается короче здоровой, а в месте повреждения, хотя там нет сустава, появляется подвижность.
Задача первой помощи – уменьшить боль, обеспечить раненому полный покой и главное не допустить повреждения окружающих перелом мягких тканей (мышц, сухожилий). Пострадавшего следует уложить, успокоить, дать обезболивающее средство (анальгин, промедол) и обеспечить неподвижность поврежденной конечности. Оказывая помощь при закрытых переломах, не следует без особой необходимости снимать одежду, обувь с поврежденной части тела. Их лишь разрезают в нужном месте.
При открытых переломах после остановки кровотечения на рану накладывается стерильная повязка. Вправление перелома допускается лишь только в том случае, если кто-либо из членов экипажа или пассажиров владеет техникой этой процедуры. При всех остальных обстоятельствах ограничиваются мерами, обеспечивающими поврежденной конечности покой, удобное положение и полную неподвижность. При этом с ней надо обращаться крайне бережно, не тянуть ее, не оставлять на весу, не допускать резких движений. Зафиксировать конечность для создания неподвижности можно с помощью импровизированной шины. Ее изготавливают из любых подручных материалов – палок, прутьев, пучков камыша и т. п. (рис. 39). Чтобы шина выполнила свое назначение, ее следует накладывать так, чтобы она захватывала два сустава, ближайшие к месту перелома (рис. 40), а при переломах бедра – все три сустава: голеностопный, коленный и бедренный (рис. 41). Накладывать шину надо поверх одежды и с той стороны, где поверхность тела более ровная. Нельзя прикладывать шину к месту, где выступает сломанная кость, притягивать ее повязкой на уровне перелома.
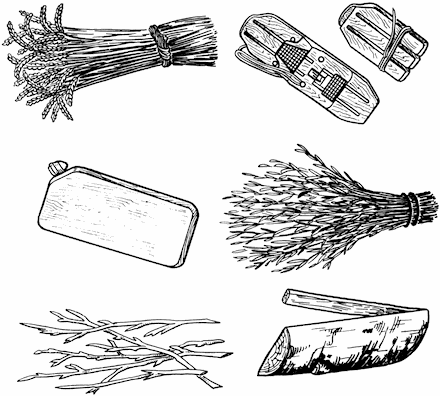
Рис. 39. Импровизированные шины.
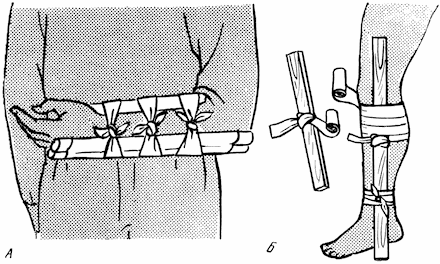
Рис. 40. Наложение импровизированной шины. А – на предплечье; Б – на голень.
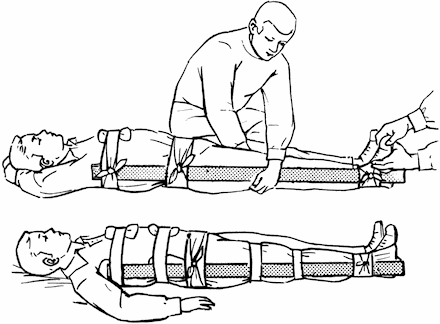
Рис. 41. Наложение шины на бедро.
Если нет никаких подручных средств для изготовления шины при переломах верхней конечности, для создания неподвижности руку можно прибинтовать к туловищу, согнув ее в локтевом суставе под углом 90°, а кисть повернув ладонью к груди. Сломанную ногу можно прибинтовать к здоровой.
Перелом черепа, если нет открытых повреждений, можно диагностировать по ряду признаков, из которых главными являются бессознательное состояние и кровотечение из носа, уха, рта. Пострадавшему обеспечивают полную неподвижность, кладут на голову холод, а при головных болях дают таблетки пирамидона, анальгина и т. п.
Перелом нижней челюсти определяют по ее неправильному положению, смещению зубов, кровотечению. Оказание помощи сводится к полосканиям полости рта раствором марганцовокислого калия и наложению пращевидной повязки.
Перелом позвоночника, особенно при повреждении спинного мозга ниже пятого шейного позвонка, сопровождается параличом конечностей и расстройством чувствительности. До прибытия помощи в составе поисково-спасательной группы пострадавшего следует уложить на ровную твердую поверхность (например, лист самолетной обшивки), дать обезболивающее. При переломе шейных позвонков раненого кладут на спину, а под шею подкладывают валик из парашютной ткани.
При повреждении грудного и поясничного отделов пострадавший укладывается на живот, а валик подводится под верхнюю часть грудной клетки.
При переломах таза, признаками которых служат невозможность для пострадавшего двигаться (присесть, повернуться на бок), приподнять ноги, ему необходимо обеспечить полный покой, положив на ровную твердую поверхность, слегка согнув ему ноги в коленях.
Наиболее выраженным признаком перелома ребер, позволяющим быстро его диагностировать, является резкая болезненность в месте повреждения при вдохе и нажиме и, вследствие этого, ограничение дыхания. Простейшая помощь при этом виде перелома – тугая круговая повязка, наложенная на грудную клетку после выдоха. При переломах верхних и нижних ребер пострадавшему вокруг грудной клетки на уровне нижних ребер на выдохе накладывают полосу липкого пластыря (Чаклин, 1936).
Вывихи – смещение одной или нескольких костей сустава легко определяют по резкой болезненности сустава и полной невозможности производить в нем движение. Обычно при этом изменяется внешняя форма сустава: смещенная кость образует уступ, а на ее обычном месте оказывается впадина. Вся конечность принимает вынужденное, неправильное положение. Если никто из окружающих не умеет вправлять вывих, следует ограничиться тугой фиксирующей повязкой или наложением шины для обеспечения конечности полной неподвижности.
Растяжение связок определяют по острой боли в момент повреждения, появлению равномерной опухоли и, наконец, болезненности и ограниченности движения в суставе. Лучшая помощь при растяжении – тугая повязка и холод (фляга с холодной водой или снегом, лед).
Раны. Любое открытое повреждение, сопровождающееся нарушением целостности кожи, слизистых оболочек, в условиях автономного существования опасно не только кровотечением, меры остановки которого описаны выше, но и возможностью попадания в рану болезнетворных микроорганизмов.
Поэтому главное правило, которое должно неукоснительно соблюдаться лицом, оказывающим помощь, – не прикасаться к ране руками. Запрещается обмывать или очищать загрязненную рану, так как при этом легко повредить ткани и занести инфекцию. Края раны смазываются йодом или спиртом, а затем на нее накладывается стерильная повязка, для которой используют индивидуальный пакет (рис. 42). При этом оказывающий помощь левой рукой придерживает подушечки, а правой, натягивая бинт, бинтует рану слева-направо, от периферии к центру. При наложении повязки нельзя касаться руками поверхности бинта, которая обращена к ране.
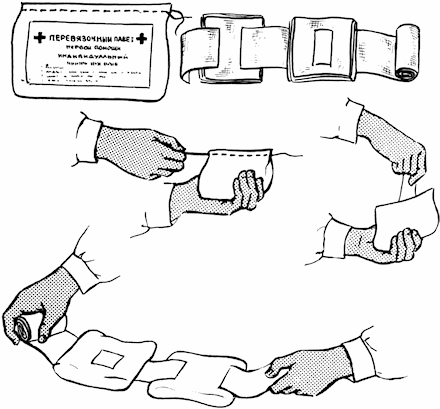
Рис. 42. Индивидуальный пакет.
Ожоги. Воздействие на ткани человеческого тела открытого пламени, горячего пара и воды, раскаленных предметов, горючих жидкостей, химических веществ и т. п. вызывает ожоги различной глубины и протяженности. В условиях автономного существования в пустыне, в тропиках нередко тяжелые ожоги возникают от воздействия прямой солнечной радиации.
При ожогах I степени кожа лишь слегка припухает, краснеет, и достаточно протереть спиртом пораженное место, наложить асептическую повязку с противоожоговой жидкостью или синтомициновой эмульсией, чтобы все неприятные явления вскоре исчезли.
При ожогах II степени с образованием пузырей можно ограничиться теми же мерами.
Ожоги III степени повреждают не только кожу, но и подлежащие ткани (подкожную клетчатку, мышцы, сосуды, кости).
При ожогах IV степени наступает обугливание тканей.
При ожогах III и IV степеней, помимо указанной выше помощи, пострадавшему дается обильное питье и обезболивающие препараты (промедол и т. п.).
Шок. В результате тяжелых травматических повреждений, обширных ожогов и других причин у человека может развиться особое состояние, грозящее смертельным исходом. Ему способствуют переутомление, охлаждение тела, большая кровопотеря, нервное перенапряжение и т. д. Это состояние, называемое шоком, было с удивительной точностью описано еще в прошлом веке замечательным русским хирургом Н. И. Пироговым. «С оторванной рукою или ногою лежит такой окоченелый на перевязочном пункте; он не кричит, не вопит, не жалуется, не принимает ни в чем участия и ничего не требует; тело его холодно, лицо бледно, как у трупа; взгляд неподвижен и обращен вдаль; пульс – как нитка, едва заметен под пальцем и с частыми перемежками. На вопросы окоченелый или вовсе не отвечает, или только про себя, чуть слышным шепотом; дыхание также едва приметно» (Пирогов, 1941).
В условиях автономного существования основными средствами борьбы с шоком являются покой и тепло. Пострадавшего укладывают на подстилку из парашютной ткани, дают обильное горячее питье, в качестве грелок используют бутылки и фляги с горячей водой, нагретые в костре, а затем обернутые в парашютную ткань камни и т. д.
В зависимости от состава аптечки, которой располагает экипаж, пострадавшему можно сделать укол кофеина, кардиамина, морфина из шприца-тюбика или дать внутрь таблетки промедола, анальгина (Альперович и др., 1961).
Поражения, вызванные воздействием холода. Замерзание. Длительное пребывание в условиях низкой температуры, особенно в ветреную погоду, при недостаточно теплой одежде, отсутствии укрытий и средств обогрева может привести к общему охлаждению организма. Этому будут способствовать переутомление, тяжелая травма, недоедание, кровопотеря и т. д. (Гирголав, Шейнис, 1944).
В то же время глубокое охлаждение и даже смерть человека наблюдаются нередко при положительных температурах. Так, изучая протоколы судебно-медицинских вскрытий людей, погибших от замерзания, Б. А. Аптер (1964) установил, что в 48,8% случаев смерть наступала при температурах воздуха, доходивших до +10°. Признаками замерзания в начальной стадии служат вялость, апатичность, скованность речи, сонливость. Постепенно эти явления нарастают, ослабевает частота и сила сердечных сокращений, дыхание становится редким, поверхностным. Если не принять немедленных мер, процесс примет необратимый характер и закончится гибелью пострадавшего. Самым эффективным способом оказания помощи в условиях автономного существования является быстрое отогревание человека любыми возможными средствами: теплом костра, грелками, горячим питьем, осторожным массажем и т. д. Применение алкоголя внутрь в настоящее время многими специалистами считается нецелесообразным в связи с его угнетающим действием на высшие отделы центральной нервной системы (Шейнис, 1943, 1963; Орлов, 1951; Starlinger, 1944; и др.).
Отморожение. Воздействие низких температур на открытые или плохо защищенные участки тела может вызвать отморожение. При отморожениях I степени наблюдаются лишь побледнение кожи и потеря чувствительности. При отморожениях II степени кожа принимает синюшную окраску, на ней образуются пузыри, заполненные мутной кровянистой жидкостью. При отморожении III степени кожа и подлежащие ткани омертвевают.
Оказание помощи при отморожениях направлено в первую очередь на восстановление кровообращения в поврежденных тканях. Этого добиться можно оттиранием замерзших участков внутренней стороной перчатки, шапкой, куском ткани до появления покраснения и болевой чувствительности. Ни в коем случае нельзя использовать для этой цели снег, так как кристаллы его легко травмируют кожу, уже поврежденную при замерзании, способствуя попаданию инфекции (Пахомов, 1960; Hanson et al., 1969; и др.).
Отмороженные конечности можно отогревать теплой водой с мылом, растирая до восстановления кровообращения, покраснения, появления чувствительности. При образовании пузырей на отмороженный участок накладывается асептическая повязка с синтомициновой эмульсией (Герасименко, 1949). Чтобы предупредить серьезные отморожения, надо регулярно просушивать одежду и обувь, не касаться металлических предметов обнаженной рукой.
Поскольку при отморожении болевые ощущения нередко отсутствуют, так как исчезает чувствительность, необходимо постоянно наблюдать за лицами товарищей, чтобы своевременно обнаружить отморожение по появлению белых пятен на коже лица, резкому побледнению кончика носа, ушей, подбородка. Своевременно обнаруженное отморожение легко устранить, прежде чем наступят серьезные расстройства (Арьев, 1938).
Траншейная стопа. В результате длительного воздействия влажного холода на нижние конечности (при ношении отсыревшей обуви, влажных носков) кровообращение стоп нарушается и развивается состояние, носящее название «траншейная стопа». Ступни и пальцы ног немеют, бледнеют. Затем нога опухает, становится болезненной. Ходьба затрудняется, а в тяжелых случаях наступают глубокие расстройства, вплоть до омертвления тканей. Тщательный уход за обувью, своевременное ее просушивание – самая надежная профилактика.
Обморок. При потере сознания, резком побледнении лица, появлении холодного пота на лице и ладонях человека надо уложить, расстегнуть воротник, распустить поясной ремень, дать понюхать нашатырный спирт. После возвращения сознания дать горячее питье.
Отравление окисью углерода. Костры, камельки, жировые лампы и т. п., используемые для обогрева в закрытых, плохо вентилируемых укрытиях (шалаши, иглу, пещеры), при небрежном обращении всегда могут стать причиной тяжелого отравления окисью углерода. Образующаяся при неполном сгорании топлива из-за плохого притока воздуха окись углерода не имеет запаха, что делает ее особенно опасной.
Легкого отравления человек обычно не чувствует, но по мере увеличения концентрации окиси углерода в воздухе могут появиться неприятные ощущения в области сердца, головокружение, сильная слабость, тошнота. Потеряв сознание, человек легко гибнет, если не оказать ему немедленной помощи. Иногда, поскольку окись углерода запаха не имеет, о ее присутствии можно узнать по изменению цвета пламени. Оно начинает постепенно желтеть. В этом случае меры надо принимать не раздумывая: проветрить помещение, увеличить пламя, обеспечить ему приток воздуха. Отравленных необходимо как можно быстрее вынести на свежий воздух, дать понюхать нашатырный спирт, напоить горячим чаем или кофе. При необходимости делают искусственное дыхание.
Остановка дыхания. При остановке дыхания, какими бы причинами оно ни было вызвано, пострадавшего надо уложить на спину, очистить полости рта и носоглотки от слизи, крови, расстегнуть пояс и приступить к искусственному дыханию.
При утоплении, перед проведением искусственного дыхания, необходимо освободить дыхательные пути пострадавшего от воды. Для этого его кладут животом на бедро спасателя, так, чтобы туловище и ноги свешивались вниз, и нажимают на спину левой рукой, правой поддерживая ноги.
Среди многочисленных методов искусственного дыхания, применяемых в настоящее время для оказания неотложной помощи, наиболее эффективен метод «рот в рот». Пострадавшего укладывают на спину и, очистив рот, нос и горло от крови, слюны, рвотных масс и т. п. (рис. 43, А), немедленно приступают к искусственному дыханию. Для этого голову пострадавшего запрокидывают назад и, вставив большой палец левой руки между зубами, оттягивают вниз нижнюю челюсть и удерживают ее в этом положении (рис. 43, Б).
Зажав ему нос большим и указательным пальцами правой руки, плотно прижимаются открытым ртом ко рту пострадавшего и производят быстрый энергичный выдох (рис. 43, В). Как только грудная клетка расширится, дают воздуху выйти из легких (пассивный выдох). Прием повторяют с частотой 12-14 раз в минуту. При отсутствии пульса искусственное дыхание сочетают с наружным массажем сердца. Техника массажа проста. Став с правой стороны от пострадавшего, оказывающий помощь кладет ему на грудину свою левую руку ладонью вниз (рис. 44, А), затем поверх ее – правую, обращенную пальцами к подбородку пострадавшего (рис. 44, Б), и производит 3-4 ритмических нажатия, чередуя их каждые 15-30 секунд с вдуванием воздуха (Суровикин, 1964). Делать массаж надо в такой позе, чтобы для надавливания использовать вес своего тела. Искусственное дыхание и массаж производятся до восстановления самостоятельного дыхания или появления явных признаков смерти (окоченение и т. п.).
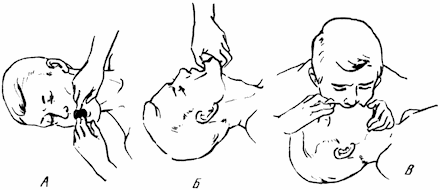
Рис. 43. Искусственное дыхание (рот в рот). Объяснения в тексте.
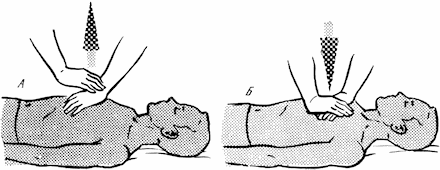
Рис. 44. Массаж сердца. Объяснения в тексте.
Более 800 000 книг и аудиокниг! 📚
Получи 2 месяца Литрес Подписки в подарок и наслаждайся неограниченным чтением
ПОЛУЧИТЬ ПОДАРОКЧитайте также
Основные признаки при заболеваниях в пути и оказание помощи
Основные признаки при заболеваниях в пути и оказание помощи На дороге, как и в любой бытовой ситуации, вы можете почувствовать легкое недомогание, могут обостриться старые болезни, появиться температура, озноб, боли в животе, головокружение. В такой ситуации нужно
Оказание само- и взаимопомощи при травмах и заболеваниях
Оказание само- и взаимопомощи при травмах и заболеваниях Исход многих травм и островозникнувших заболеваний во многом зависит от своевременно оказанной медицинской помощи. В условиях автономного существования, когда возможны самые разнообразные ранения, переломы,
Клиническая характеристика гипертермического синдрома при травмах и хирургических заболеваниях
Клиническая характеристика гипертермического синдрома при травмах и хирургических заболеваниях Лихорадка может наблюдаться при различных острых хирургических заболеваниях (аппендицит, перитонит, остеомиелит и др.) и связана с проникновением в организм микробов и их
Когда ружье заряжается само...
Когда ружье заряжается само... Рассказывая об автоматическом оружии, которое сеет пули очередями, мы как–то упустили из вида, что и обычные винтовки тоже со временем подверглись значительному усовершенствованию .Так, в 1924–1930 годах в очередной раз была модернизирована
Оказание первой помощи при внезапных заболеваниях
Оказание первой помощи при внезапных заболеваниях Дети всегда заболевают в самое неподходящее время. Да и трудно выбрать такое время, которое идеально бы подходило для болезни ребенка. Наблюдать страдания болеющего крохи – тяжелое занятие для любящих родителей.
Глава 6 Оказание первой доврачебной помощи (реанимация при травмах)
Глава 6 Оказание первой доврачебной помощи (реанимация при травмах) Как правило, тренер-преподаватель всегда присутствует на соревнованиях и тренировках и видит, как произошла травма, куда был нанесен удар, каким образом упал пострадавший и какой прием был проведен.